Вены после родов
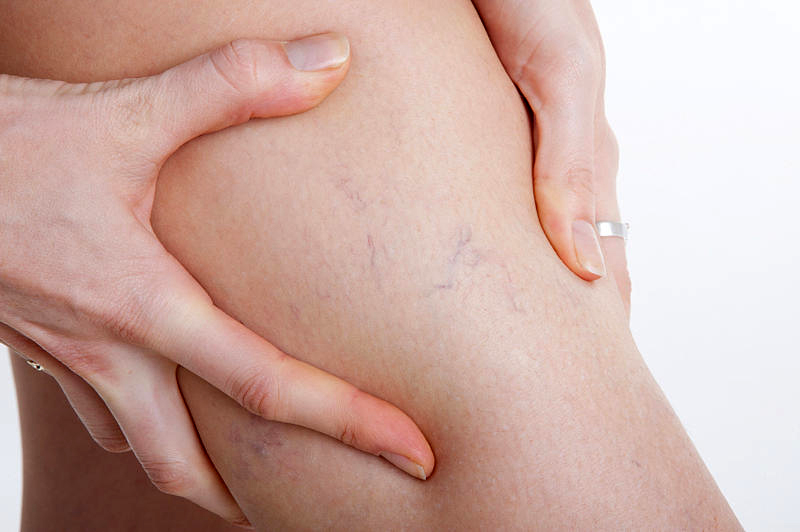
Варикозная болезнь вен нижних конечностей (хроническая венозная недостаточность) чрезвычайно распространена в современном мире. Ее с полным основанием можно назвать болезнью человеческой цивилизации. С тех пор как наши предки стали ходить не на четвереньках, а на ногах, это заболевание постоянно преследует человека. Увеличению его частоты способствуют длительные статические нагрузки: долгое пребывание в положении стоя или сидя; прием эстрогенных препаратов — женских половых гормонов (они содержатся, например, в оральных контрацептивах); беременность и пр. Различные формы варикозной болезни вен встречаются у 35–60% женщин. Более того, это заболевание стремительно молодеет и выявляется уже у каждого десятого школьника 12–13 лет.
Как же возникает варикозная болезнь вен? Венозная система нижних конечностей состоит из глубоких и подкожных вен; они соединены между собой венами, которые называются коммуникантными. Особенность коммуникантных вен состоит в том, что в них расположены венозные клапаны, которые обеспечивают правильный кровоток по венам нижних конечностей. В норме кровь из подкожных (поверхностных) вен поступает в глубокие и далее по венозной системе устремляется к сердцу. Когда нарушается функция клапана, возникает обратный ток крови и варикозное расширение вены. Суть варикозной болезни вен нижних конечностей можно выразить двумя словами: возникает «извращенный кровоток», т.е. кровь течет по венам в обратную сторону.
Варикозная болезнь сопровождается рядом клинических проявлений и осложнений (тромбофлебиты — образование тромбов и воспаление вен, кровотечения, трофические изменения кожи — кожа становится сухой, тонкой, на ней легко образуются язвы и т.д.), значительно снижающих трудоспособность и качество жизни человека.
Все это делает разработку эффективной системы профилактики и лечения варикозной болезни важной медико-социальной проблемой.
Выделяют следующие стадии нарушения венозного оттока:
1) стадия компенсации, при которой сколько-нибудь выраженных расстройств венозного оттока в конечности нет. Телеангиэктазии (сосудистые звездочки) или мелкие вены заставляют молодых женщин обратиться к врачу исключительно по косметическим мотивам.
2) стадия субкомпенсации — характеризуется появлением болей и отеков при физической нагрузке и их исчезновением при отдыхе и горизонтальном положении конечностей;
3) стадия декомпенсации — трофические нарушения (возможно образование язв), с наличием постоянной отечности голеней и стоп, болевого синдрома, быстрой утомляемости, пигментации, появление экземы и т.д.
Факторы риска
Роль наследственности в развитии варикозной болезни на основании многочисленных исследований не находит однозначного подтверждения. Но совершенно очевидно, что на развитие этого заболевания влияют факторы окружающей среды, особенности образа жизни и питания.
Женщины страдают этим заболеванием в 3–4 раза чаще мужчин, и беременность считается одним из основных факторов риска развития варикозной болезни. Основными провоцирующими моментами являются увеличение ОЦК, (объема циркулирующей крови) и компрессия (сдавление) беременной маткой забрюшинных вен. Результаты исследований также свидетельствуют, что вторая и последующие беременности приводят к росту частоты варикозной болезни на 20 — 30%.
Доказанным фактором риска варикозной болезни является ожирение. Образ жизни также оказывает существенное влияние на развитие и течение варикозной болезни. В частности, неблагоприятным воздействием обладают длительные статические нагрузки, связанные с подъемом тяжестей или неподвижным пребыванием в положении стоя и сидя. Неблагоприятное влияние на течение варикозной болезни оказывают тесное нижнее белье, сдавливающее венозные сосуды на уровне паховых складок, и различные корсеты, повышающие внутрибрюшное давление.
Высокая частота варикозной болезни в индустриально развитых странах связана и с особенностями питания. Высокая степень переработки пищевых продуктов и снижение количества в рационе сырых овощей и фруктов привели к постоянному дефициту растительных волокон, необходимых для восстановления венозной стенки, и хроническим запорам, которые являются причиной постоянного повышения внутрибрюшного давления.
На частоту варикозной болезни оказала влияние даже эволюция унитаза, увеличение высоты которого в европейских странах привело к необходимости включать в процессе дефекации мышцы брюшного пресса, следствием чего является повышение внутрибрюшного давления.
Изменение гормонального фона тоже оказывают влияние на возникновение варикозной болезни. Его роль в последние годы прогрессивно возрастает, что связано с широким использованием средств гормональной контрацепции.
Диагностика
Для постановки правильного диагноза и выбора необходимых диагностических исследований врач тщательно изучает анамнез (историю жизни и болезни) и жалобы пациента.
Наиболее характерным проявлением поражения венозной системы нижних конечностей является усталость в ногах после длительного пребывания в положении стоя. Эти симптомы обычно уменьшаются или полностью проходят после ходьбы, а также придания ногам возвышенного положения.
Кроме заболеваний периферических сосудов, болевой синдром в нижних конечностях могут провоцировать болезни опорно-двигательного аппарата {остеохондроз — деградация, разрушение межпозвонковых дисков; сколиоз; артриты — воспаление суставов; тендовагиниты — воспаление сухожилий; миозиты — воспаление мышц; плоскостопие и др.).
Ночные мышечные судороги не относятся к типичным симптомам варикозной болезни, но их наличие могут также отмечать некоторые пациенты с заболеваниями вен.
Боль в области передней, задней поверхности бедер чаще всего свидетельствует о поражении нервных стволов. Боль в коленном суставе, усиливающаяся при ходьбе и приседаниях, — типичный симптом артрита. Резкие или тянущие боли в паховой области могут быть обусловлены тазобедренным остеоартрозом или остеохондрозом поясничного отдела позвоночника.
Осмотр позволяет выявить такие изменения, как сосудистые звездочки, «червячки» варикозно расширенных вен.
Кроме данных осмотра современная диагностика варикозной болезни базируется на данных специальных инструментальных методов исследования.
Первоочередное значение имеет ультразвуковое исследование с допплерографией (исследование тока крови по сосудам), которое необходимо выполнять всем пациентам с варикозной болезнью. Этот метод позволяет быстро и достоверно оценить проходимость магистральных (больших) вен, а также выявить нарушения в работе клапанного аппарата вен.
Дуплексное сканирование — самый информативный метод обследования пациентов с варикозной болезнью, позволяющий получить исчерпывающую информацию о состоянии подкожных, глубоких и перфорантных вен (сосудов, соединяющих глубокую и подкожную вены). Это ультразвуковой метод с применением особых аппаратов, которые позволяют исследовать не только крупные, но и мелкие сосуды.
Использование ультразвуковых методов оценки состояния венозной системы нижних конечностей позволяет не производить рентгеноконтрастную флебографию (во время этого исследования в вену вводят рентген-контрастное вещество и делают рентгеновский снимок) при обследовании пациентов с варикозной болезнью.
Консервативное лечение варикозной болезни вен (лечение без применения оперативного вмешательства)
Основными целями консервативных мероприятий при варикозной болезни являются устранение хронической венозной недостаточности, профилактика рецидивов заболевания, сохранение трудоспособности, а также повышение качества жизни пациентов.
В соответствии с поставленными целями лечение призвано решить следующие задачи:
устранение факторов риска (коррекция образа жизни, питания, рациональное трудоустройство и др.);
улучшение тока крови по венам (эластическая компрессия, лечебная физкультура и др.);
коррекция нарушений микроциркуляции — циркуляции крови по мелким сосудам, тока лимфы;
устранение воспалительных реакций.
Программа консервативного лечения в зависимости от степени хронической венозной недостаточности:
Iстепень — синдром «тяжелых ног». Эластическая компрессия: компрессионный трикотаж помогает венозным сосудам проталкивать кровь к сердцу, устраняя венозную недостаточность {лечебный трикотаж I — II класса). Эпизодические курсы фармакотерапии: прием специальных лекарственных препаратов по 10— 14 дней несколько раз в год.
IIстепень — преходящий отек. Эластическая компрессия (лечебный трикотаж II класса). Повторные курсы фармакотерапии.
III— IVстепени — стойкий отек, пигментация, экзема, трофическая язва. Эластическая компрессия (лечебный трикотаж II — III класса). Непрерывная комбинированная фармакотерапия, медикаментозное лечение — постоянное применение соответствующих лекарственных препаратов.
Сейчас существует большое количество флеботропных препаратов: ДЕТРАЛЕКС, ВЕНОРУТОН, ЭНДОТЕЛОН, ЭСКУЗАН, ДОКСИУМ и т.д. Предпочтительным препаратом для лечения варикозной болезни во время беременности признан ДЕТРАЛЕКС, однако из-за отсутствия данных относительно проникновения препарата в молоко кормящим матерям его прием не рекомендуется. ВЕНОРУТОН противопоказан к применению в I триместре беременности, но его можно применять в период грудного вскармливания. Применение ЭНДОТЕЛОНА, ЭСКУЗАНА, ДОКСИУМА в периоды беременности и грудного вскармливания противопоказано.
Наряду с флеботропными лекарственными средствами при варикозной болезни нижних конечностей используют препараты других фармацевтических групп. Это могут быть:
нестероидные противовоспалительные средства (ИБУПРОФЕН, ДИКЛОФЕНАК идр.) и антибиотики;
ферментные препараты (ВОБЭНЗИМ, ФЛОГЭНЗИМ);
препараты, нормализующие свертываемость крови (ПЕНТОКСИФИЛИН, АСПИРИН, ДИПИРИДАМОЛ, производные никотиновой кислоты и др.).
Применение указанных препаратов во время беременности и грудного вскармливания ограничено, они назначаются по строгим показаниям лечащим врачом.
В комплексной терапии варикозной болезни могут применяться местные лекарственные средства (мази, гели). В зависимости от основного активного компонента их можно разделить на несколько групп по действующему веществу:
гепарин (ЭССАВЕН-ГЕЛЬ, ЛИОТОН 1000-ГЕЛЬ и др.);
нестероидные противовоспалительные средства (ДИКЛОФЕНАК-ГЕЛЬ, ФАСТУМ-ГЕЛЬ и др.);
флеботоники (ВЕНОРУТОН- ГЕЛЬ, ГИНКОР -ГЕЛЬ и др.).
Разнообразные мази и гели проникают на ограниченную глубину и, в лучшем случае, могут воздействовать на внутрикожные сосуды, не оказывая влияния на другие органы и системы.
Необходимо подчеркнуть, что во время беременности средства для местного лечения необходимо сочетать с эластической компрессией (лечебный компрессионный трикотаж) и системной фармакотерапией.
Лечение варикозной болезни после родов
Восстановление вен после беременности происходит в течение года, поэтому оценивать состояние вен для установления показаний к хирургическому лечению и проведению
флебосклерозирующего лечения нужно не ранее чем через один год после родов. С целью динамического наблюдения, коррекции проводимой терапии, оценки эффективности лечения необходимо посещать хирурга каждые 6 месяцев.
Флебосклерозирующая терапия. Флебосклерозирующее лечение предполагает введение в расширенную вену склерозирующего препарата, что ведет к образованию соединительной ткани на месте варикозно расширенной вены. Такое лечение является полноправным методом лечения варикозной болезни.
В качестве самостоятельного метода лечения флебосклерозирующую терапию применяют при отсутствии «извращенного кровотока» в случаях:
внутрикожного варикоза (сосудистые звездочки, мелкие вены);
сегментарного варикозного расширения притоков магистральных подкожных вен.
При наличии варикозной болезни с «извращенным кровотоком» флебосклерозирующее лечение, по косметическим соображениям, может быть выполнено после хирургической операции.
Для проведения флебосклерозирующего лечения используют только те препараты, которые зарегистрированы и разрешены к применению Фармакологическим комитетом Российской Федерации.
Флебосклерозирующее лечение должен выполнять врач (хирург или сосудистый хирург), прошедший специальную подготовку.
Альтернативные методы лечения телеангиэктазий (сосудистых звездочек), такие, как лазерокоагуляция, электрокоагуляция, озонотерапия, менее эффективны и дают высокий процент рецидивов (возвращения болезни) в ближайшее время после лечения.
Противопоказаниями к склеротерапии являются:
тромбозы глубоких и тромбофлебиты поверхностных вен;
местная или общая инфекция;
аллергические диатезы;
беременность и период грудного вскармливания;
ожирение.
Хирургическое лечение. Учитывая особенности варикозной болезни с преобладанием клинически выраженных и осложненных форм, основным методом лечения этого заболевания в России следует считать хирургическое вмешательство.
Настоятельными показаниями к хирургическому вмешательству при варикозной болезни следует считать прогрессирование хронической венозной недостаточности с проявлением трофических расстройств и осложнений (кровотечения, тромбофлебиты).
Принципы хирургического лечения:
устранение патологического рефлюкса (заброса) крови из глубоких вен в поверхностные;
ликвидация варикозно расширенных поверхностных вен.
После завершения хирургического вмешательства необходима немедленная эластическая компрессия нижних конечностей, способы и продолжительность которой описаны ниже.
Максимально ранняя активизация больных после операции является одним из эффективных способов предотвращения послеоперационного венозного тромбоза.
В настоящее время существуют все необходимые условия для своевременного выявления варикозной болезни вен нижних конечностей. Это позволяет проводить оптимальное лечение заболевания в зависимости от стадии болезни и степени выраженности хронической венозной недостаточности.
Специализированная помощь пациентам с варикозной болезнью вен с преимущественным использованием минимальных хирургических вмешательств и лечения в стационаре «одного дня», а также продуманная система реабилитации позволяет получить ощутимый эффект.
Следует напомнить читательницам, что, к сожалению, болезнь обратного развития не имеет и только постоянное внимание к своему здоровью, регулярное наблюдение хирурга позволит избежать появления осложнений.















